Dolore “fisico” e dolore “psicosomatico”: una distinzione utile ma incompleta
Prima di proseguire nel ragionamento sul dolore cronico, è necessario chiarire un punto concettuale che condiziona profondamente la pratica clinica.
La suddivisione tra:
dolore “prettamente fisico”
dolore “psicosomatico”
è una semplificazione didattica.
Può essere utile per focalizzare l’attenzione su un aspetto dell’esperienza dolorosa, ma diventa fuorviante se interpretata come una distinzione ontologica.
Il dolore, per definizione, non è un danno. È un’esperienza.
La IASP (International Association for the Study of Pain) lo definisce come esperienza fin dal 1979, e ha ribadito questo concetto nella definizione aggiornata del 2020.
Questo ha implicazioni profonde: trattare il dolore significa sempre intervenire su un’esperienza generata dal sistema nervoso, anche quando esiste un danno tissutale evidente.
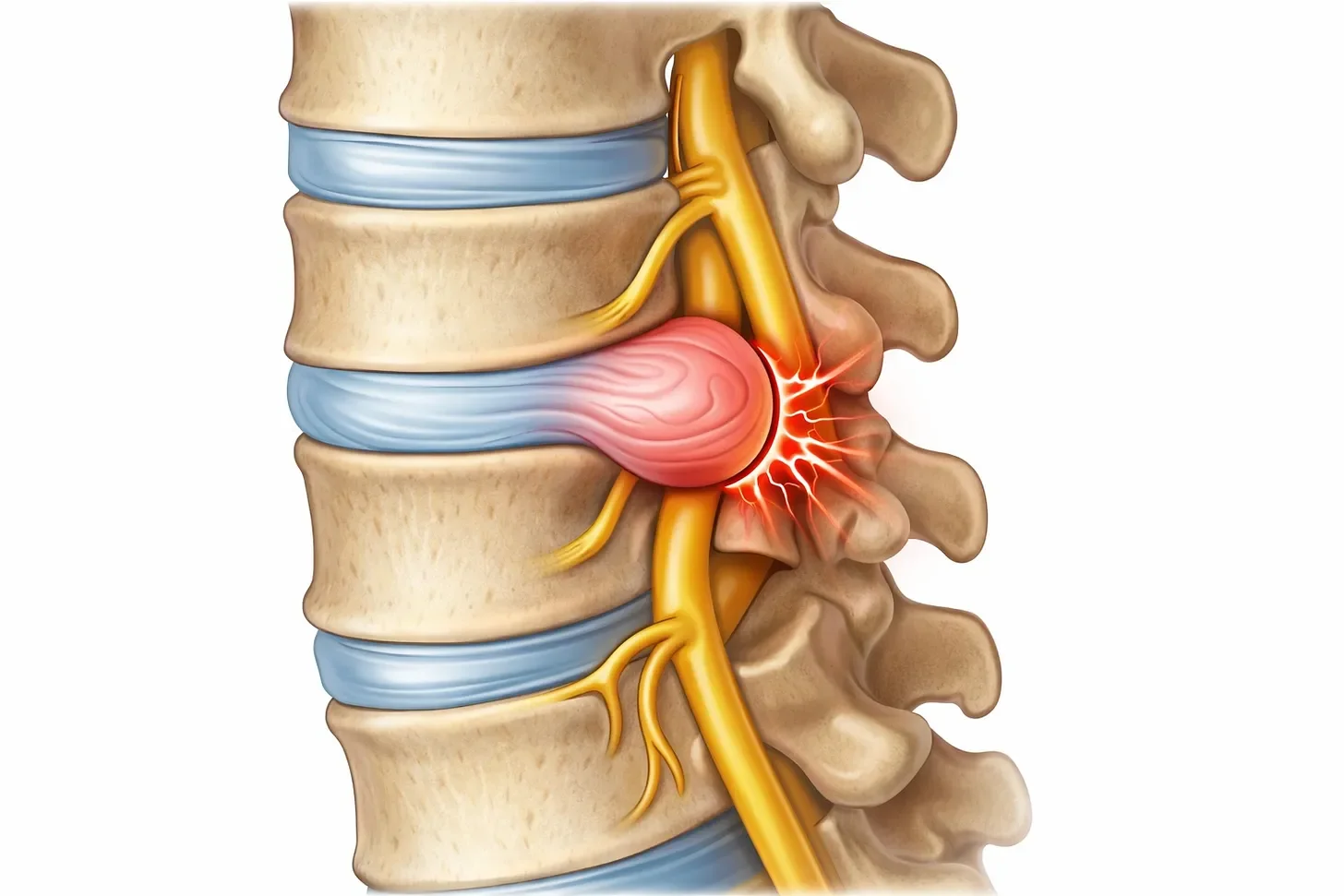
Un esempio volutamente “biologico”
Consideriamo un caso che nessuno definirebbe “solo psicologico”: un’ernia del disco con compressione radicolare. Qui il meccanismo tissutale è evidente. La componente nocicettiva è chiara.
Eppure, già in questa fase acuta, osserviamo processi che non riguardano il tessuto ma il sistema di elaborazione della minaccia:
paura del movimento
timore di peggiorare il danno
aspettative negative sul decorso
evitamento delle attività
ipervigilanza corporea
Questi processi non “sostituiscono” il dolore biologico. Lo modulano.
Non sono accessori psicologici: sono parte della fisiologia del dolore, perché influenzano direttamente i circuiti cerebrali coinvolti nell’elaborazione del segnale nocicettivo.
Quando il dolore diventa cronico
Con la persistenza del dolore, questi meccanismi:
si consolidano
diventano predittivi
possono contribuire al mantenimento del dolore anche quando il danno tissutale iniziale si è risolto o stabilizzato.
A questo punto, la distinzione “fisico vs psicosomatico” perde significato clinico.
Non stiamo parlando di due dolori diversi, Stiamo parlando di diversi pesi relativi di componenti all’interno dello stesso sistema.
Parlare di dolore “nociplastico” o “a prevalente origine centrale” serve a:
spostare il focus terapeutico
scegliere strumenti differenti
non insistere solo sul tessuto quando il problema è diventato di sistema
Ma non implica che il dolore “non sia reale” o “non sia biologico”. È biologico esattamente quanto il dolore da frattura.
Solo che la biologia coinvolta è maggiormente quella dei circuiti di elaborazione, apprendimento e modulazione della minaccia.
La conseguenza clinica.
Ogni dolore, anche il più “fisico”, contiene una componente legata a:
percezione di sicurezza/minaccia
interpretazione del segnale
contesto emotivo e sociale
Riconoscerlo non significa “psicologizzare” il dolore, significa comprenderlo come esperienza neurobiologica complessa.
Prima superiamo la contrapposizione tra “corpo” e “psiche”, prima possiamo offrire interventi realmente integrati.